НУЖНО отодвигать крайнюю плоть от головки! Читать всем! — крайняя плоть — запись пользователя Лика (anlika8) в сообществе Здоровье новорожденных в категории Заболевания мочеполовой сферы
крайняя плоть приросла к головкеДевочки, еще в июне обращалась ко всем, надо или не надо. Везде (тут, в интернете, Комаровский) в один голос кричали не лезьте не трогайте, просто соблюдайте гигиену. У меня поздний ребенок и я очень дотошна ко всем гигиеническим процедурам, к еде и прочему. Пацана подмывала после каждого туалета по-большому, все проверяла, чтобы было чистенько, если памперсы, то строго по времени, чтобы не было прения и т.д. И что в итоге - крайняя плоть приросла к головке, хотя я все время ее двигала вверх, чтобы все промыть, как в ютубе показал Комаровский.
У хирурга на приеме мой крош так кричал, что у меня мурашки по коже бежали, т.к. врач ногтем отдирала кожицу от писюна, а там белый налет, типа молочницы. Нам врач сказала, что хорошо, что обратились и хирургического вмешательства не потребуется. Приехали домой и сами стали головку по чуть-чуть открывать, а там опять этот налет, малыш плачет, появились небольшие трещинки на кожице, но это ничего. В общем для тех, кто в танке: аккуратно 3-4 раза в день отодвигаем кожицу, но только после приема ванны в фурацилине (1 табл. на стакан воды) или марганцовке, чтобы все было распарено. Я это делала прямо в воде, не так больно.Потом после вытерашек все промывала Мирамистином и потом если трещинки прикладывала прям на кусочке бинтика мазь Линимент синтомицина 10%. Бинтик прям оставляйте в памперсе на писюне. Очень осторожно там где уздечка!
В итоге два дня самые сложные потом проще и легче. Если вдруг сильные трещены и болевые ощущения в первые дни при мочеиспускании, то дать сироп нурофена или детского панадола.
ДЕВОЧКИ НЕ ПРИНИМАЙТЕ ЭТО СООБЩЕНИЕ КАТЕГОРИЧНЫМ. Я ПРОСТО ХОЧУ ПРЕДУПРЕДИТЬ, А НЕ ЗАСТАВИТЬ СДЕЛАТЬ ТАК.
www.babyblog.ru
Патология крайней плоти | Москва
Одно из ведущих мест в андрологической патологии у детей занимают заболевания крайней плоти.
Основных, наиболее часто встречающихся, патологических состояний немного, но именно они доставляют наибольшее количество вопросов, разнополярных мнений врачей разных специальностей, а в связи с этим – своёго рода неопределённость в дальнейших мероприятиях относительно маленького пациента.
Давайте рассмотрим всё по-порядку.
Ещё с рождения у мальчика головка полового члена закрыта крайней плотью, причём всегда и у всех (исключая заболевания, связанные с пороками развития наружних половых органов и недоразвитием крайней плоти – но об этом ниже). Просто у кого-то наружнее кольцо крайней плоти шире, и вероятность к обнажению головки больше, у других же это кольцо бывает узкое, причём настолько, что при мочеиспускании моча, встретив «сопротивление» в виде узости кольца раздувает препуциальный мешок в виде «шарика». Иногда это доставляет беспокойство ребёнку. Это состояние называется физиологическим фимозом, но поскольку это допустимое и само собой разумеющееся явление для мальчиков до 3-х лет, то он не выносится в диагноз (также как масса других особенностей детей первых лет жизни). Но при явных признаках узости кольца крайней плоти родителям (или педиатрам, выявившим на осмотре данную «особенность»), рекомендуется посетить детского андролога для осмотра и дальнейшего совета по уходу и гигиене за половым членом.
Чем опасно узкое кольцо крайней плоти у ребенка первых лет жизни?
Дело в том, что данный орган, как и другие, нуждается в необходимой гигиене, ведь кожа головки под крайней плотью покрыта продуктом работы потовых и сальных желёз, слущеным эпителием, кристаллами мочи, т.н. смегмой. Всё это является прекрасной питательной средой для развития и размножения условно-патогенных микроорганизмов (находящихся на любом участке поверхности кожи человека, в том числе и в препуции). В связи с этим нередко возникает воспаление препуция: половой орган имеет вид гиперемированного, ближе к цианотичному, отёчного, пальпаторно – болезненного, в том числе и при мочеиспускании. Иногда появляется гноетечение из препуция в виде светло-жёлтых или с зеленоватым оттенком густых масс. Это баланопостит, воспаление внутреннего листка крайней плоти и поверхности головки полового члена. В этом случае, осмотр детского андролога с назначением последующего консервативного лечения просто необходим, поскольку данное состояние, кроме беспокойств родителей и ребёнка, несёт в себе опасность инфицирования вышележащих как органов мочевыводящей так и репродуктивной(!) систем. Кроме того, локальное воспаление приводит к рубцовому перерождению крайней плоти, а значит к снижению её эластичности и растяжимости.
Часто у детишек младшего возраста, а иногда и у дошкольников, встречаются синехии (спайки) крайней плоти, представляющие собой подобие «плёнки, прилипшей к головке».
Особенно хорошо их видно, если кольцо крайней плоти позволяет обнажить головку. Иногда под этими плёнками визуализируются или контурируют белые тестообразные комочки разных форм – смегмолиты, что также является питательным субстратом для злостных микробов, а эвакуация этого «субстрата» затруднительна в домашних условиях. В этом случае консультация детского андролога позволит обозначить необходимые приоритеты при данном состоянии. Ликвидация этих спаек должна осуществляться только под местной анестезией, дабы сгладить возможные болевые ощущения от процедуры и и нивелировать дальнейшие впечетления от ухода за половым членом. Разделение спаек в НПЦДА происходит после 6 лет: так как именно в этом возрасте ребёнок наилучше закрепляет полученные в последствии гигиенические навыки ухода за собственным половым органом.
Следующая нозология в детской андрологической практике – функционально узкая крайняя плоть (ФУКП).
Данный диагноз выставляется андрологом при невозможности выведения головки после 3-х лет. Картина та же: узкое кольцо ввиду малой эластичности и растяжимости по-прежнему препятствует полноценной гигиене препуция, и иногда при попытке открыть головку появляются трещинки на крайней плоти. Только если до 3-х лет такая ситуация считается физиологической нормой, то после – необходимо принимать некоторые действия, в зависимости от состояния самой крайней плоти, ведь если на протяжении жизни ребёнка имели место неоднократные явления баланопостита, то в последующем возрастает вероятность образования рубцово – изменённой крайней плоти. Тогда именно в этом случае встаёт проблема фимоза. Под этим состоянием понимают невозможность выведения головки полового члена ни при каких условиях. Данная ситуация возникает вследствие появления на коже крайней плоти рубцово изменённой ткани, которая, в свою очередь, появляется из-за постоянно рецидивирующего воспаления в препуции. При фимозе наружнее кольцо крайней плоти представляет собой плотный неэластичный рубец (циркулярный или фрагментарный), белёсого цвета. Тогда при неэффективности консервативных методов без операции не обойтись.
Но показания к хирургическому лечению фимоза выставляется только врачом андрологом.
Таким образом, для предотвращения возможного хирургического вмешательства в будущем прежде необходимо получить совет квалифицированного врача, так как при правильной организации ухода формирование фимоза можно избежать практически в 100% случаев, ведь чаще всего проблемы крайней плоти разрешимы консервативным (безоперационным) методом.
Одна из патологий, нередко встречаемая у мальчиков с рождения, это гипоспадия.
Данный порок развития наружних половых органов включает в себя комплекс симптомов: это расщепление уретры книзу, искривление полового члена вниз, локация меатуса не не вершине головки, а ниже- на венечной борозде или на самом половом члене, и расщепление крайней плоти: сверху она свисает в виде козырька или капюшона, снизу практически отсутствует. Поскольку гипоспадия чаще протекает вкупе с пороками развития почек, мочевыделительной и половой систем, в этом и таится возможная опасность порока. Другая, неменее важная опасность- это искривление полового члена (в том числе и при эрекции), невозможность полноценного мочеиспускания по мужскому типу. К счастью данного вида порок встречается всё реже, чаще же – дислокация меатуса в пределах поверхности головки и расщепление крайней плоти.
Итак, любой подозрительный вид и строение крайней плоти у новорожденного и ребёнка первых лет жизни должны насторожить педиатра и он незамедлительно должен посоветовать родителям проконсультироваться у детского андролога, дабы исключить возможные пороки развития как наружних, так и внутренних половых органов.
Следует помнить, что кроме распространенных видов патологии, существует большая группа специфических заболеваний крайней плоти (аллергического, грибкового характера и т.д.), требующих специфического (индивидуального) лечения.
В заключении хочется отметить, что при своевременном обращении к детскому андрологу для обучения гигиене и правильному уходу за половым членом, хирургическое лечение избегается практически во всех случаях, поскольку существует необходимое количество методик консервативного лечения заболеваний крайней плоти, позволяющих избежать в дальнейшем осложнений, связанных с репродуктивным риском.
Запись на прием к врачу андрологу
Обязательно пройдите консультацию квалифицированного специалиста в области андрологических заболеваний в клинике «Семейная».
Чтобы уточнить цены на прием врача педиатра или другие вопросы пройдите по ссылке ниже
semeynaya.ru
Гигиеническая обработка пениса младенца или «доступно о кранике» (с) — Библиотека
Авторы: Самойленко В.В.
При рождении мальчика родители с удивлением обнаруживают, что мальчик даже в самом юном возрасте имеет половой член! Причем член весьма не похож на единственный, имеющийся в семье образец и вызывает ряд вопросов связанных с уходом за ним. Вещь, безусловно, важная, но в обслуживании непонятная. Масса вопросов, поступающих на форум о правилах мытья загадочного органа, особенно его дистальной (отдаленной от тела) части, послужила причиной написания этой статьи.
Внимательно рассмотрев мальчика, по прибытии из родильного дома, Вы обнаружите примерно такую картину
Вид оконечности полового члена, покрытой плотной неподвижной кожей вызывает волнение родителей, а иногда и непреодолимое желание разобраться, почему же кожа на крайней части органа настолько неподвижна… Нередко эксперименты кончаются печально. Давайте разбираться.
При рождении половой член (так он правильно называется и у детей, и у взрослых – не писюн, не кончик, не краник, не попипуська, не «важнейшая семейная инвестиция в будущее») состоит из цилиндрического тела с округленным (конусовидным) концом, называемом головкой члена. Головка отделена от члена неглубокой бороздкой (шейкой головки). Весь член, вместе с головкой покрыт кожей, причем часть кожи, которая покрывает головку члена, называется крайней плотью.
Крайняя плоть состоит из двух слоев – наружной кожистой и внутренней, более нежной, обращенной непосредственно к головке.
До рождения крайняя плоть и головка члена развиваются, как единая ткань и при появлении ребенка на свет крепко «спаяны» друг с другом. В течение долгого времени внутренний слой крайней плоти и наружный слой головки отделяются друг от друга, естественно и безо всякой помощи со стороны. Наружные клетки обоих слоев, которые постоянно обновляются в течение всей жизни, способствуют постепенному разделению.
В конечном счете может потребоваться и 3, и 5, и 10 лет для полного разделения поверхностей, после чего крайняя плоть смещается по направлению к животу. Редко крайняя плоть отделяется еще до рождения; в большинстве случаев – к 5-6 годам, но и задержка разделения свыше указанных сроков сама по себе не должна беспокоить. Отделению крайней плоти может способствовать младенческая эрекция (которая в норме может возникать с рождения и даже зафиксирована до родов – в утробе матери). И, наконец, познавая свое тело, дети «обнаруживают» пенис, с удовольствием играют им (это тоже норма) и, тем самым способствуют отделению крайней плоти.
Важно понять – если крайняя плоть не смещается в детском возрасте – это нормально, не требует беспокойства и вмешательства.
Гигиена крайней плоти у младенца.
Ребенка надо купать ежедневно, обмывая гениталии также, как и все тело. Необрезанный член легко содержать чистым. Никакие специальные манипуляции не требуются. Попытки насильственного отделения крайней плоти недопустимы и опасны. Нет необходимости в использовании парфюмерных средств, антисептиков или промывании струей воды под давлением. Обычных воды и мыла будет достаточно. Впоследствии ежедневная гигиеническая забота о половом члене станет такой же рутинной привычкой мальчика, как мытье рук и чистка зубов.
Признаками, которые должны насторожить родителей и стать причиной обращения к детскому урологу являются:
1. Надувание кожи полового члена при мочеиспускании.
2. Появление признаков баланопостита – покраснения и отека крайней плоти.
РЕЗЮМЕ: забота о половом члене необрезанного мальчика весьма легка. «Оставьте его в покое» — вот наилучший совет Ежедневное мытье самого члена и видимой в покое части головки вполне достаточны. Насильственные манипуляции над крайней плотью могут быть опасны резкой болью, кровотечением и последующим сращением, которое может потребовать помощи хирурга. Самостоятельное естественное отделение крайней плоти может занять много лет. В старшем возрасте юноша учится сдвигать отделившуюся крайнюю плоть и обрабатывать головку полового члена при повседневной гигиене.
ВАЖНОЕ ПРИМЕЧАНИЕ Альтернативным способ разрешением проблемы является циркумизация (обрезание). Несмотря, на наличие данных о медицинских преимуществах такой процедуры (в частности, сокращения случаев рака полового члена), на сегодняшний день эта процедура в значительной степени связана с национальностью и культурой семьи ребенка.
С использованием материалов Newborns: Care of the Uncircumcised Penis Guidelines for Parents (American Academy of Pediatrics) http://www.cirp.org/library/normal/aap/
Автор статьи: Самойленко В.В.
Источник: http://forums.rusmedserv.com/showthread.php?t=75342
Также читайте в «Вопросах и ответах» Комаровского Е.О.:
Воспаление крайней плоти
Фимоз. Когда нужен хирург?
опубликовано 17/10/2009 23:02
обновлено 16/03/2018
— Уход за ребенком, гигиена
lib.komarovskiy.net
Обычные проблемы с крайней плотью у детей
Крайняя плоть — это складка кожи, свободно покрывающая полукруглый конец пениса. У новорожденного крайняя плоть прижата к пенису, затем она постепенно отделяется от него в течение трех-четырех лет. Родители часто пытаются отделить крайнюю плоть сами, но этого делать ни в коем случае нельзя, так как может произойти инфекционное заражение. Бывает и так, что крайняя плоть не отделяется после пяти лет, но вмешиваться в процесс нет никакой необходимости, за исключением случаев, когда ребенок не может нормально мочиться или у него часто бывает воспаление. Признаками нарушения мочеиспускания являются очень тонкая струя и разбухание крайней плоти.
Основными медицинскими показаниями к хирургическому удалению крайней плоти, или обрезанию, являются фимоз и баланит (воспаление крайней плоти). Обрезание также производится в религиозных или национальных традициях.
Неотделение крайней плоти
Неотделение крайней плоти до пяти-шести лет считается нормальным. Не следует предпринимать никаких попыток отделить крайнюю плоть до этого возраста, поскольку можно занести инфекцию и велика вероятность механической травмы.
Обычные проблемы крайней плоти
- Баланит.
- Фимоз.
- Парафимоз.
Баланит
Это инфекционное заболевание крайней плоти и пениса. Кончик пениса становится красным и воспаленным. Из суженного отверстия крайней плоти появляются беловато-желтоватые выделения. Болезнь может быть вызвана пеленочной сыпью. Иногда ее может спровоцировать слабая аллергия на мыло, пену для ванны или стиральные порошки с биодобавками, в которых стирали белье и пеленки ребенка. Если баланит не лечить, он может привести к фимозу.
Фимоз
Фимоз — стойкое сужение крайней плоти, не позволяющее полностью обнажить головку пениса. Во время мочеиспускания при фимозе крайняя плоть раздувается, и струя мочи может разбрызгиваться, как из лейки, во все стороны. У взрослого мальчика во время эрекции могут возникать болевые ощущения, так как крайняя плоть не смещается на увеличившемся пенисе.
Парафимоз
При этом заболевании крайняя плоть смещается вниз за головку пениса и остается в этом положении, что ведет к болезненному отеку кончика пениса. При возникновении парафимоза нельзя смещать крайнюю плоть еще дальше. Только врач под местной анестезией может осторожно поднять ее обратно.
Что можете сделать вы?
Не пытайтесь отделить крайнюю плоть ребенка, поскольку она не должна отделяться от пениса раньше трех-шести лет, к тому же не следует промывать под крайней плотью. Чтобы поддерживать чистоту достаточно регулярно купать ребенка с мылом в обычной теплой воде. Если у малыша покраснел кончик пениса и появилась боль при мочеиспускании, необходимо почаще менять пеленки, чтобы предотвратить пеленочную сыпь. Постоянно следите, чтобы ребенок оставался сухим. Можно воспользоваться специальными кремами, защищающими кожу младенца от излишней влаги. Очень полезно малышам, умеющим ходить, бегать по возможности вообще без штанишек. Если мыло, шампуни или стиральные порошки вызывают аллергию или сыпь, от них надо отказаться. В случаях, когда покраснение пениса не проходит, появляются какие-либо выделения, на помощь могут прийти противогрибковые, антибактериальные средства или слабые стероидные кремы. Хорошо действует ванна из слегка подсоленной теплой воды.
Когда крайняя плоть мешает мочеиспусканию или часто возникает воспаление, ребенка следует показать врачу.
Что может сделать врач?
Врач может прописать средства, снимающие воспаление пениса, отек или покраснение, возникшие в результате пеленочной сыпи. В большинстве случаев требуется только противогрибковый крем. Но изредка, когда воспаление долго не проходит, может понадобиться обрезание крайней плоти. Эту операцию производят и в тяжелых случаях фимоза. Обрезание делается под общей анестезией. Затем больной должен находиться в больнице под наблюдением врачей не менее 24 часов.Крайнюю плоть также можно осторожно сместить под местной анестезией или воспользовавшись специальным обезболивающим кремом.
Если вы еще этого не знаете, то запомните следующее
- Все проблемы возникают из-за слишком плотно прилегающей крайней плоти, но хирургическое вмешательство требуется очень редко.
- Отделение крайней плоти происходит не раньше пяти-шести лет.
- Обрезание крайней плоти может потребоваться в тяжелых случаях фимоза и рецидивирующей инфекции.
www.bhealth.ru
Мамам мальчиков. обведение головки у ребенка при фимозе
Читать много, но может кому пригодиться. Нашла интересную статью Профессора Рудина Юрия Эдвартовича.
ФИМОЗ физиологический, гипертрофический, рубцовый. Патология крайней плоти.
Оценка состояния крайней плоти (КП) в детской практике остается предметом дискуссий педиатров, детских хирургов, урологов. При осмотре детей зачастую не уделяется должного внимания возрастным особенностям… Отсутствует единая точка зрения в определении понятия фимоз в детской практике, нет четко сформулированных границ между нормой и патологией, не отработана тактика лечения и меры профилактики заболеваний крайней плоти. Нет единства врачей в отношении к синехиям (сращениям головки с внутренним листком крайней плоти ). Многие хирурги не знают как поступить со скоплением смегмы в препуциальном мешке, насколько опасно её присутствие для возникновения баланита. Обсуждается тактика ведения больных с гнойно-воспалительными заболеваниями крайней плоти. Необходимо ли обведение и выведение головки при острых воспалительных процессах. Практические рекомендации по методам общей гигиены и способами ухода за мальчиком в грудном и младшем возрасте пишутся зачастую неспециалистами, а людьми далекими от практики. Подобные советы могут создавать для ребенка больше проблем, чем пользы. Решению всех перечисленных вопросов было посвящено наше исследование.
Материал и методы. За период с 1996 по 2004гг в Тушинской детской больнице, больнице Св.Владимира, детской поликлинике №140 СЗАО, в детской поликлинике Семашко г.Москвы, в отделении плановой хирургии и поликлинике г.Таганрога осмотрено 3235 мальчиков с патологией крайней плоти. Состояние крайней плоти оценивали у детей с другими заболеваниями во время госпитализации в отделениях перечисленных клиник и на амбулаторных консультативных приемах детского хирурга и детского уролога-андролога. Возраст детей составил от 8 дней до 17 лет.
На основании анализа большого клинического материала удалось более четко сформулировать определение «физиологический» фимоз и с учетом особенностей строения крайней плоти выделить другие варианты сужения препуциального мешка.
Термин фимоз — имеет греческое происхождение, означает «muzzle» (намордник, дуло, жерло, рыло), это патологическое состояние, при котором невозможно выведение головки (6). Основная причина фимоза у взрослых больных — это наличие плотного, рубцового кольца крайней плоти. Лечение только оперативное, путем иссечения рубцовой ткани. Обобщенное определение фимоза, применяемое у взрослых хирургов, в детской практике недопустимо, иной должна быть и тактика лечения. По нашим наблюдениям у большинства мальчиков (87 %) до 3-х лет открыть головку полового члена не удается, а в 43% невозможно даже увидеть часть головки без травмы препуциального мешка. Однако, это не означает, что всем им требуется операция. Основная причина данного «физиологического» сужения крайней плоти — врожденное узкое отверстие препуциального мешка в месте перехода наружного листка крайней плоти во внутренний.
Понятие физиологический фимоз не имеет возрастных рамок и может встречаться в любом возрасте (у новорожденного и 16 летнего подростка). При осмотре можно отметить следующие характерные особенности физиологического фимоза. Кожа крайней плоти не имеет рубцовых изменений, мягкая, хорошо тянется (Рис.1). Однако при попытках быстрого или грубого выведения головки возникают радиальные трещины в области соединения внутреннего и наружного листков препуциального мешка. Наиболее глубокие разрывы крайней плоти можно наблюдать при одномоментном выведении головки у мальчиков с физиологическим фимозом.
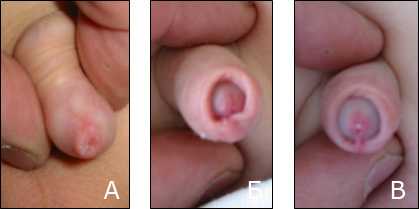
Рис.1 Вид крайней плоти ребенка 2,5 лет с физиологическим фимозом.Данные манипуляции сопровождаются эпизодами кровотечения, выраженным отеком крайней плоти, болями и затруднением мочеиспускания вплоть до острой задержки мочи. Значительные разрывы крайней плоти нередко заживают с образованием грубых рубцов. Именно поэтому мы считаем ошибочными все попытки одномоментного выведения головки. Для того, чтобы оценить степень сужения крайней плоти и состояние кожи препуциального мешка, абсолютно не обязательно полностью выводить головку (отводить крайнюю плоть за пределы венечной борозды). Более того, данная манипуляция бессмысленна (не имеет медицинских показаний), резко болезненна и очень вредна. Еще более опасны рекомендации родителям проводить одномоментное выведение головки самостоятельно, в домашних условиях. Склонность препуциального мешка к отеку в детском возрасте, травматичность и болезненность манипуляции предрасполагают к развитию парафимоза. Ущемление головки выведенной за венечную борозду крайней плотью мы наблюдали у 29 мальчиков. Сроки ущемления были от 2 часов до 15 часов. Консервативное вправление головки удалось выполнить у 25 детей, однако 4 мальчика были оперированы, им потребовалось рассечение крайней плоти для погружения головки в препуциальный мешок.
Последние 15 лет мы отказались от любых попыток одномоментного выведения головки полового члена, а применяли методику постепенного щадящего растяжения крайней плоти разработанную в клинике (б-ца Св.Владимира). В основе метода два принципа. Первый — медленное воздействие на зауженный участок препуциального мешка, лечение продолжается месяцами, торопиться нет оснований. Головка полового члена должна быть открыта к пубертатному возрасту (к 12-15 годам). Данные сроки определены гормональными перестройками в организме мальчика. Важно помнить, что свободное выведение головки необходимо только для безболезненного выполнения полового акта. Второй принцип – растяжение крайней плоти должно происходить максимально щадящим образом, не допускается даже минимальная травма (разрыв, трещины) суженного участка. После каждой процедуры, а их проводили 2 раза в неделю, необходимо достигнуть растяжения (смещения) препуциального мешка на 1-2 мм, от исходного, не более. Для улучшения растяжения крайней плоти перед манипуляцией рекомендуется выполнить гигиеническую ванну, с отварами лекарственных трав (ромашка, череда, чистотел), продолжительностью 10-15 минут. Распаренная в теплой воде кожа, легче тянется и менее травмируется. После процедуры крайнюю плоть целесообразно обработать детским кремом или солкосерилом, для лучшей эпителизации, изредка возникающих, микро надрывов.
Описанные процедуры выполнялись первоначально врачом. Далее после подробного объяснения целей и задач данной методики, постепенное щадящее растяжение крайней плоти проводили родители в домашних условиях. Задачей врача был контроль за динамикой процесса смещения крайней плоти. В подавляющем большинстве случаев (91%) удавалось открыть головку полового члена наполовину в течение 2-3 месяцев. Данный эффект от лечения мы считаем хорошим результатом (Рис.2 А-В).
Рис.2. А. Вид крайней плоти ребенка 2,5 лет с физиологическим фимозом.Б, В – результаты консервативного лечения физиологического фимоза с использованием методики постепенного щадящего растяжения крайней плоти через 1мес. и 2 мес…
Подобные процедуры в последующем рекомендовали проводить 1 раз в 2 –3 недели для сохранения эластичности кожи. Мы не стремились достигнуть обязательного полного выведения головки у детей младшего возраста, поскольку дальнейшее её открытие может быть затруднено наличием плотными сращений головки с крайней плотью (синехиями).
Современные представления о природе синехий и скоплений смегмы в препуциальном мешке отличаются от ранее существовавших в отечественной литературе. В настоящее время нет единой точки зрения о тактике хирурга в отношении этих состояний.
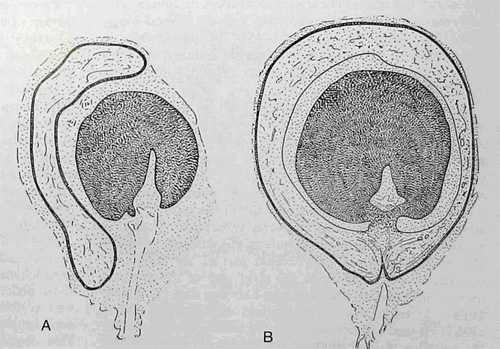
Классическое описание эмбрионального развития крайней плоти в норме существует с 1949 года (Gairdner D). Развитие препуциального мешка у плода начинается между 3 и 5мес. гестации. И к моменту рождения крайняя плоть закрывает головку полового члена до меатуса (4,8). Головка полового члена и крайняя плоть развиваются из одних и тех же тканей дистальной части полового члена в течение 3-го месяца беременности. Крайняя плоть возникает в виде складки кожи в основании головки полового члена и растет, выдвигаясь над этим основанием. Ее рост с дорсальной стороны происходит более интенсивно, чем с вентральной. Поскольку на ранних сроках беременности мочеиспускательный канал не замкнут, а представляет собой уретральный желобок, то крайняя плоть с вентральной стороны развивается из двух парных выростов. (Рис.3 А, Б). Вслед за слиянием уретральной площадки в трубку, участки крайней плоти движутся по боковым поверхностям головки накрывая мочеиспускательный канал сверху сливаются между собой, образуя уздечку.
Рис. 3. Головка полового члена плода человека. А. на 16 неделе гестации уретральные складки простираются по вентральной поверхности вдоль ствола полового члена Позднее они соединяться по средней линии. Зачатки крайней плоти расположены преимущественно по дорсальной поверхности и постепенно наползают с обеих сторон головки. Б. После 20-й недели гестации уретра на головке замкнута полностью, боковые массы крайней плоти слились вместе в области уздечки полового члена.Эпителиальную выстилку внутреннего листка крайней плоти и головки новорожденного составляет плоский ороговевающий эпителий, «сращенный» между собой. Таким образом поверхность головки и внутреннего листка КП находятся в состоянии «эпителиального склеивания», что считается физиологическим состоянием (1). Смегмообразование, по разным источникам, начинается с рождения или с 3-4 мес. жизни. Эпителиальные клетки ороговевают, слущиваются и образуют «инфантильную смегму». Кроме ороговевшего эпителия большую часть смегмы составляет секрет сальных желез кожи (3). Образовавшаяся инфантильная смегма запаяна в препуциальном пространстве между эпителием головки и кожи крайней плоти, поэтому вероятность инфицирования инфантильной смегмы ничтожно мала. Последняя постепенно мигрирует к вершине головки, то есть осуществляется естественное очищение препуциальной полости и разделение сращений головки полового члена с крайней плотью (8). Этот процесс продолжается с рождения до препубертатного возраста. И в 11-15 лет у 62,9 % -73,7 % мальчиков головка полового члена открыта. (8,9).
Исходя из вышеизложенного становится очевидным, что сращение головки и препуциального мешка до 11-15 лет можно считать нормой, поэтому разделение спаек (сращений) и удаление «инфантильной смегмы» и не имеет прямых медицинских показаний. Оценивая результаты подобных манипуляций (обведения головки) в катамнезе спустя 4-6 месяцев мы наблюдали повторное образование сращений и скопление смегмы у 32% детей. Единственным поводом для разделения синехий может служить воспалительный процесс крайней плоти, обусловленный наличием инфицированной смегмы. Однако, связывать смегмообразование с причинами возникновения баланита неверно, поскольку смегма присутствует у 99% мальчиков, а баланопастит был выявлен лишь у 6 % осмотренных больных.
Было отмечено, что в пубертатном периоде 11-15 лет под воздействием гормональной перестройки, синехии становятся более рыхлыми и процесс их разделения происходит значительно легче, менее болезненно, без возникновения обширных эрозивных поверхностей на головке. Напротив, по данным наших исследований разделение сращений головки с крайней плотью у детей 3-5 лет, очень часто (до 85%) заканчивается рецидивом возникновения синехий с еще более грубым рубцовым процессом, в тех случаях когда родители переставали регулярно открывать головку полового члена. Двоим мальчикам 14 и 15 лет, с грубыми рубцовыми сращениями крайней плоти с головкой после многократных обведений в раннем детском возрасте потребовалась операция по отсечению крайней плоти сросшейся с головкой на протяжении 2-3 см.
Варианты фимоза в детской практике.
Физиологический фимоз — 3096 (87%)
Гипертрофический фимоз
(хоботковая крайняя плоть) — 168 (2,7%)
Рубцовый фимоз (классический)
Все больные с патологией препуциального мешка, которые вошли в данное исследование 3235 (осмотренные в поликлиниках и в стационарах), условно были разделены на четыре группы. Первую, наиболее значительную, группу (3096) 87% составили дети с физиологическим фимозом или нормой, нерастянутой крайней плотью с врожденно зауженным отверстием препуциального мешка без признаков рубцевания кожи. Дети не требовали медикаментозного или оперативного лечения, проводилось щадящее постепенное, растяжение крайней плоти. Мальчики не нуждались в строгом амбулаторном контроле за состоянием препуциального мешка и считались практически здоровыми.
Вторую группу (168) 2,7% составили дети с диагнозом гипертрофический фимоз или хоботковая крайняя плоть. Важно отметить, что большинство (142) мальчиков 82.5% из этой группы были повышенного питания и имели различные степени ожирения. Крайняя плоть у этих детей имела избыточную длину и напоминала хоботок, что объясняется накоплением подкожной жировой клетчатки в лонной области и, как следствие, смещение кожи ствола полового члена в сторону крайней плоти. При попытке выведении головки отчетливо определялся участок кожи крайней плоти в виде плотного кольца (Рис.4 А, Б),
Рис.4 А. Ребенок 4 лет с гипертрофическим фимозом .Избыток крайней плоти напоминающей хоботок. Б. При попытке выведения головки отчетливо определялся участок кожи крайней плоти в виде плотного кольца который очень плохо подвергался растяжению легко травмировался, возникали радиальные трещины кожи, капиллярное кровотечение, поэтому не представлялось возможным визуализировать наружное отверстие уретры. Однако, рубцовых изменений кожи у этой группы больных мы не наблюдали. Дети с гипертрофическим фимозом требовали строгого амбулаторного контроля состояния крайней плоти. Этим больным проводилось консервативное лечение в виде постепенного, щадящего растяжения крайней плоти после теплых гигиенических ванночек с отварами трав. Для достижения лечебного эффекта растяжения удлиненной суженной части препуциального мешка при гипертрофическом фимозе требовалось значительно больше времени, чем в случае физиологического фимоза. В среднем консервативная терапия продолжалась до 3-5 мес. Положительный результат удалось достигнуть у 156 больных (92.2%). Однако у 12 мальчиков потребовалось оперативное лечение. Показания к обрезанию при гипертрофическом фимозе должны быть серьезно ограничены, поскольку обычная операция circumcisio имеет ряд осложняющих моментов. Экономная резекция крайней плоти может приводить к рецидиву фимоза. Значительное иссечение кожи препуциального мешка нередко сопровождается возникновением скрытого полового члена. Вне эрекции половой член исчезает в поверхности тела и прячется в окружающих тканях подкожно жировой клетчатки лонной области и мошонки (Рис.5).
Рис.5. Ребенок 8 лет после обрезания крайней плоти по поводу гипертрофического фимоза. Вне эрекции половой член скрыт в окружающих тканях подкожно жировой клетчатки лонной области.Подобные осложнения лечения гипертрофического фимоза мы наблюдали у 4 больных, оперированных в других лечебных учреждениях. Всем детям со скрытым половым членом выполнена операция выделения члена из окружающих тканей, формирование контура полового члена, фиксация кожи в пеноабдоминальном и членомошоночном углах. Если имеется рубцовый фимоз в сочетании с гипертрофической крайней плотью и оперативное лечение необходимо, операцией выбора может быть экономная резекция крайней плоти с формированием контура полового члена.
Третью группу больных (342) 9,6% составили мальчики с рубцовым фимозом. По анамнестическим данным мы пытались выяснить причины возникновения рубцовых изменений на крайней плоти. Однако, у большинства больных 134 (39,1%) рубцовое сужение препуциального мешка возникло на фоне полного здоровья. Признаки баланопастита незадолго до возникновения рубцевания крайней плоти наблюдали у 122 (35,6%) больных. Травматичное одномоментное выведение головки предшествовало рубцовому фимозу у 76 больных (22,2%).
В зависимости от клинических проявлений всех больных с рубцовым фимозом мы условно разделили на две подгруппы. Первую подгруппу составили мальчики 189 (52,2%) с не осложненным рубцовым фимозом(Рис.6).
Рис.6 А. Ребенок 5 лет с признаками не осложненного рубцового фимоза. Имеется плотное рубцовое кольцо крайней плоти шире наружного отверстия уретры. Отсутствуют признаки воспаления.Б.В. Осложненный рубцовый фимоз. Кожа крайней плоти с признаками воспаления, отверстие крайней плоти точечной формы, резко сужено (мочеиспускание затруднено).
Визуально крайняя плоть была изменена незначительно, отсутствовали признаки воспаления (отек, гиперемия, инфильтрация тканей препуциального мешка), мочеиспускание было не нарушено. Все дети мочились свободно, безболезненно, широкой струей.
При попытке выведения головки, определялось плотное рубцовое кольцо, которое не позволяло осмотреть головку. Диаметр рубцового кольца крайней плоти значительно превышал наружное отверстие уретры, поэтому признаков нарушения мочеиспускания не наблюдалось. Вторую подгруппу составили мальчики с осложненным рубцовым фимозом 153 (44,7%) (Рис.6 Б, В). Крайняя плоть у этих детей была отечна, несколько гиперемирована. Отверстие крайней плоти точечной формы, резко заужено, в плотном рубцовом конгломерате. Мочеиспускание нарушено, тонкой вялой струей, болезненное, со значительным расширением в виде шара препуциального мешка. По сути ребенок первоначально накапливал мочу в препуциальном мешке, а затем через суженное рубцом отверстие крайней плоти, эвакуировал мочу наружу.
Больные с рубцовым фимозом требовали оперативного лечения. При не осложненном фимозе сроки операции могут быть произвольными и хирургическое вмешательство возможно отложить на некоторое время. Осложненный фимоз, сопровождающийся признаками инфравезикальной обструкции требует срочной плановой операции в ближайшее время. В качестве кратковременной предоперационной подготовки возможно рекомендовать обработку наружного отверстия крайней плоти противорубцовыми мазями (контрактубекс).
Гнойно-воспалительные заболевания крайней плоти (КП) были выявлены у 214 мальчиков, что составляет 6% от всех осмотренных больных. Признаки острого баланопастита наблюдались у 96 из них (44,8%). Диагноз грибковое поражение крайней плоти установлен у 118 мальчиков (55,1%). Острый баланопастит и грибковое воспаление имеют схожие клинические проявления, однако, лечение этих заболеваний принципиально отличается. Правильный дифференциальный диагноз позволяет уточнить характер поражения.
В случае острого баланопастита дети жаловались на боли в области головки полового члена, зуд, жжение при мочеиспускании, в редких случаях отмечалась острая задержка мочеиспускания (у 2 больных). Крайняя плоть была отечна, гиперемирована, в 55 случаях (57%) наблюдалось выделение гноя из препуциального мешка. Важно диагностическим признаком у больных с острым баланопаститом было наличие синехий и скопление инфицированной смегмы (причины воспаления). Физиологический фимоз выявлен у 83 мальчиков (86%) с острым воспалением препуциального мешка.
Лечение острого баланопастита претерпело некоторые изменения за последние годы. Принципиально, важным считаем отказ от выведения головки, в этом нет необходимости, а данная процедура на фоне воспаления чрезвычайно травматична и сопровождается грубым рубцеванием препуциального мешка в последующем. Опыт лечения больных с баланопаститом показал, что необязательно и полное циркулярное разделение синехии крайней плоти пуговчатым зондом. Эти процедуры крайне болезненны для ребенка и сопровождаются значительной психической травмой. Хирург обязан дренировать гнойный очаг. Для этого бывает вполне достаточно пальпации крайней плоти либо локальной ревизии крайней плоти в месте наибольшего отека её и гиперемии. После дренирования гноя, целесообразно оканчивать процедуру введением в препуциальный мешок антибактериальных мазей (левомиколь, синтомициновая эмульсия, диоксиколь и др.) В домашних условиях ребенку назначались сидячие ванночки с настоями трав ромашки, череды, чистотела, календулы либо слабого раствора марганцовки КМн04 3-4 раза в сутки на протяжении 6-8 дней. После каждой ванночки было рекомендовано обработать головку полового члена (наружное отверстие крайней плоти) антибактериальной мазью. Купирование воспалительного процесса отмечалось на 3-4 сутки. Показанием к полному циркулярному обведению головки были редкие случаи (2 детей 2%) сохраняющегося воспаления.
Отличительной особенностью грибкового воспаления или так называемого хронического баланита было полное отсутствие синехий, скоплений смегмы в препуциальном мешке. Больных с физиологическим или рубцовым фимозом в этой группе детей не было. Головка легко полностью открывалась. Внутренний листок крайней плоти выглядел гиперемированным, отечным, слизистая тусклая, мятая, отмечались налеты фибрина и неприятный запах. Из анамнеза выяснилось, что большинство детей чрезмерно длительный период применяли марганцовые ванночки и обработку крайней плоти мылом. В посевах на флору с поверхности крайней плоти определялись споры грибов. Лечение грибкового баланита включало противогрибковые препараты (нистатин, дифлюкан) через рот. Местно нистатин, дифлюкан, микосептин – мази. Рекомендовано исключить антибактериальные препараты и антисептические растворы (местно). Сократить число различных ванн и больше осуществлять подсушивающее воздействие на кожу крайней плоти.
Нами предложены следующие рекомендации по гигиеническому уходу за половыми органами мальчика.:
— нет необходимости в ежедневном открывании головки и обработке водой, мылом или дезинфицирующими средствами;
— при отсутствии воспалительных явлений достаточно выполнения гигиенических ванночек с отварами трав (ромашка, череда, чистотел, шалфей, календула) 2 раза в неделю, без выведения головки;
— применение КМnO4, фурациллина, антибактериальных мазей только по показаниям.
Заключение.
Таким образом, на основании выполненной работы были сделаны следующие выводы.
- Синехии крайней плоти — нормальное физиологическое состояние, обусловленное разными стадиями формирования препуциального мешка. Специального лечения не требует. Полное разделение синехий показано в предпубертатном возрасте (11-12лет), ранее этого срока сращение препуциального мешка с головкой считается допустимым.
- Смегма и «инфантильная смегма» — продукт слущевания ороговевающего эпителия, секрета сальных желез препуциального мешка и головки наблюдается у всех детей, самостоятельно мигрирует и эвакуируется. «Инфантильную смегму» трудно считать прямой причиной баланопастита и хирургическая эвакуация ее не обоснована.
- Процедура одномоментного полного выведения головки не имеет медицинских показаний, бессмысленна, очень болезненна, травматична и вредна. Еще более опасны рекомендации родителям проводить одномоментные полные выведения головки самостоятельно, в домашних условиях (парафимоз).
- Методика постепенного щадящего растяжения крайней плоти позволяет достигнуть открывания головки у детей с физиологическим фимозам в сроки 1-2 мес. У детей с гипертрофическим фимозом – в сроки 2-4 мес.
- Физиологический фимоз — врожденное узкое отверстие препуциального мешка в месте перехода наружного листка крайней плоти во внутренний. Кожа крайней плоти не имеет рубцовых изменений, мягкая, хорошо тянется. Понятие физиологический фимоз не имеет возрастных рамок и может встречаться в любом возрасте у новорожденного и у 15 летнего подростка.
- Патология крайней плоти имеет возрастные особенности. Фимоз бывает не только рубцовый, но и физиологический и гипертрофический. Тактика лечения патологии препуциального мешка зависит от выраженности рубцовых изменений на коже крайней плоти.
- Обрезание при гипертрофическом фимозе опасно возникновением рецидива и скрытого полового члена. Рецидив фимоза чаще возникает при попытках сохранения крайней плоти (пластика –до 2,4%)
- Детям с рубцовым фимозом показано оперативное лечение, консервативные мероприятия не эффективны. Методом выбора считается обрезание крайней плоти с обязательным полным иссечением рубцовых тканей.
- Больным с хроническим воспалением крайней плоти в первую очередь необходимо исключать грибковое поражение.
- При лечении острого баланопастита у детей противопоказано выведение головки (травма препуциального мешка), нет необходимости в обведении головки. Вполне достаточно обеспечения дренирования инфицированной смегмы и гигиенических ванночек с введением антибактериальных мазей 3-4 раза в сутки.
www.baby.ru
ФИМОЗ физиологический, гипертрофический,рубцовый. Патология крайней плоти. | Рудин Юрий Эдвартович
Оценка состояния крайней плоти (КП) в детской практике остается предметом дискуссий педиатров, детских хирургов, урологов. При осмотре детей зачастую не уделяется должного внимания возрастным особенностям.. Отсутствует единая точка зрения в определении понятия фимоз в детской практике, нет четко сформулированных границ между нормой и патологией, не отработана тактика лечения и меры профилактики заболеваний крайней плоти. Нет единства врачей в отношении к синехиям (сращениям головки с внутренним листком крайней плоти ). Многие хирурги не знают как поступить со скоплением смегмы в препуциальном мешке, насколько опасно её присутствие для возникновения баланита. Обсуждается тактика ведения больных с гнойно-воспалительными заболеваниями крайней плоти. Необходимо ли обведение и выведение головки при острых воспалительных процессах. Практические рекомендации по методам общей гигиены и способами ухода за мальчиком в грудном и младшем возрасте пишутся зачастую неспециалистами, а людьми далекими от практики. Подобные советы могут создавать для ребенка больше проблем, чем пользы. Решению всех перечисленных вопросов было посвящено наше исследование.
Материал и методы. За период с 1996 по 2004гг в Тушинской детской больнице, больнице Св.Владимира, детской поликлинике №140 СЗАО, в детской поликлинике Семашко г.Москвы, в отделении плановой хирургии и поликлинике г.Таганрога осмотрено 3235 мальчиков с патологией крайней плоти. Состояние крайней плоти оценивали у детей с другими заболеваниями во время госпитализации в отделениях перечисленных клиник и на амбулаторных консультативных приемах детского хирурга и детского уролога-андролога. Возраст детей составил от 8 дней до 17 лет.
На основании анализа большого клинического материала удалось более четко сформулировать определение «физиологический» фимоз и с учетом особенностей строения крайней плоти выделить другие варианты сужения препуциального мешка.
Термин фимоз — имеет греческое происхождение, означает «muzzle» (намордник, дуло, жерло, рыло), это патологическое состояние, при котором невозможно выведение головки (6). Основная причина фимоза у взрослых больных — это наличие плотного, рубцового кольца крайней плоти. Лечение только оперативное, путем иссечения рубцовой ткани. Обобщенное определение фимоза, применяемое у взрослых хирургов , в детской практике недопустимо, иной должна быть и тактика лечения. По нашим наблюдениям у большинства мальчиков (87 %) до 3-х лет открыть головку полового члена не удается, а в 43% невозможно даже увидеть часть головки без травмы препуциального мешка. Однако, это не означает, что всем им требуется операция. Основная причина данного «физиологического» сужения крайней плоти — врожденное узкое отверстие препуциального мешка в месте перехода наружного листка крайней плоти во внутренний.
Понятие физиологический фимоз не имеет возрастных рамок и может встречаться в любом возрасте (у новорожденного и 16 летнего подростка). При осмотре можно отметить следующие характерные особенности физиологического фимоза. Кожа крайней плоти не имеет рубцовых изменений, мягкая, хорошо тянется (Рис.1). Однако при попытках быстрого или грубого выведения головки возникают радиальные трещины в области соединения внутреннего и наружного листков препуциального мешка. Наиболее глубокие разрывы крайней плоти можно наблюдать при одномоментном выведении головки у мальчиков с физиологическим фимозом.
| Рис.1 Вид крайней плоти ребенка 2,5 лет с физиологическим фимозом. |
Данные манипуляции сопровождаются эпизодами кровотечения, выраженным отеком крайней плоти, болями и затруднением мочеиспускания вплоть до острой задержки мочи. Значительные разрывы крайней плоти нередко заживают с образованием грубых рубцов. Именно поэтому мы считаем ошибочными все попытки одномоментного выведения головки. Для того, чтобы оценить степень сужения крайней плоти и состояние кожи препуциального мешка, абсолютно не обязательно полностью выводить головку (отводить крайнюю плоть за пределы венечной борозды). Более того, данная манипуляция бессмысленна (не имеет медицинских показаний), резко болезненна и очень вредна. Еще более опасны рекомендации родителям проводить одномоментное выведение головки самостоятельно, в домашних условиях. Склонность препуциального мешка к отеку в детском возрасте, травматичность и болезненность манипуляции предрасполагают к развитию парафимоза. Ущемление головки выведенной за венечную борозду крайней плотью мы наблюдали у 29 мальчиков. Сроки ущемления были от 2 часов до 15 часов. Консервативное вправление головки удалось выполнить у 25 детей, однако 4 мальчика были оперированы, им потребовалось рассечение крайней плоти для погружения головки в препуциальный мешок.
Последние 15 лет мы отказались от любых попыток одномоментного выведения головки полового члена, а применяли методику постепенного щадящего растяжения крайней плоти разработанную в клинике (б-ца Св.Владимира). В основе метода два принципа. Первый — медленное воздействие на зауженный участок препуциального мешка, лечение продолжается месяцами, торопиться нет оснований. Головка полового члена должна быть открыта к пубертатному возрасту (к 12-15 годам). Данные сроки определены гормональными перестройками в организме мальчика. Важно помнить, что свободное выведение головки необходимо только для безболезненного выполнения полового акта. Второй принцип – растяжение крайней плоти должно происходить максимально щадящим образом, не допускается даже минимальная травма (разрыв, трещины) суженного участка. После каждой процедуры, а их проводили 2 раза в неделю, необходимо достигнуть растяжения (смещения) препуциального мешка на 1-2 мм, от исходного, не более. Для улучшения растяжения крайней плоти перед манипуляцией рекомендуется выполнить гигиеническую ванну, с отварами лекарственных трав (ромашка, череда, чистотел), продолжительностью 10-15 минут. Распаренная в теплой воде кожа, легче тянется и менее травмируется. После процедуры крайнюю плоть целесообразно обработать детским кремом или солкосерилом, для лучшей эпителизации, изредка возникающих, микро надрывов.
Описанные процедуры выполнялись первоначально врачом. Далее после подробного объяснения целей и задач данной методики, постепенное щадящее растяжение крайней плоти проводили родители в домашних условиях. Задачей врача был контроль за динамикой процесса смещения крайней плоти. В подавляющем большинстве случаев (91%) удавалось открыть головку полового члена наполовину в течение 2-3 месяцев. Данный эффект от лечения мы считаем хорошим результатом (Рис.2 А-В).
 |
| Рис.2. А. Вид крайней плоти ребенка 2,5 лет с физиологическим фимозом. |
Б,В – результаты консервативного лечения физиологического фимоза с использованием методики постепенного щадящего растяжения крайней плоти через 1мес. и 2 мес..
Подобные процедуры в последующем рекомендовали проводить 1 раз в 2 –3 недели для сохранения эластичности кожи. Мы не стремились достигнуть обязательного полного выведения головки у детей младшего возраста, поскольку дальнейшее её открытие может быть затруднено наличием плотными сращений головки с крайней плотью (синехиями).
Современные представления о природе синехий и скоплений смегмы в препуциальном мешке отличаются от ранее существовавших в отечественной литературе. В настоящее время нет единой точки зрения о тактике хирурга в отношении этих состояний.
Классическое описание эмбрионального развития крайней плоти в норме существует с 1949 года (Gairdner D). Развитие препуциального мешка у плода начинается между 3 и 5мес. гестации. И к моменту рождения крайняя плоть закрывает головку полового члена до меатуса (4,8). Головка полового члена и крайняя плоть развиваются из одних и тех же тканей дистальной части полового члена в течение 3-го месяца беременности. Крайняя плоть возникает в виде складки кожи в основании головки полового члена и растет, выдвигаясь над этим основанием. Ее рост с дорсальной стороны происходит более интенсивно, чем с вентральной. Поскольку на ранних сроках беременности мочеиспускательный канал не замкнут, а представляет собой уретральный желобок, то крайняя плоть с вентральной стороны развивается из двух парных выростов. (Рис.3 А,Б). Вслед за слиянием уретральной площадки в трубку, участки крайней плоти движутся по боковым поверхностям головки накрывая мочеиспускательный канал сверху сливаются между собой, образуя уздечку.
 |
| Рис. 3. Головка полового члена плода человека. А. на 16 неделе гестации уретральные складки простираются по вентральной поверхности вдоль ствола полового члена Позднее они соединяться по средней линии. Зачатки крайней плоти расположены преимущественно по дорсальной поверхности и постепенно наползают с обеих сторон головки. Б. После 20-й недели гестации уретра на головке замкнута полностью, боковые массы крайней плоти слились вместе в области уздечки полового члена. |
Эпителиальную выстилку внутреннего листка крайней плоти и головки новорожденного составляет плоский ороговевающий эпителий, «сращенный» между собой. Таким образом поверхность головки и внутреннего листка КП находятся в состоянии «эпителиального склеивания», что считается физиологическим состоянием (1). Смегмообразование, по разным источникам, начинается с рождения или с 3-4 мес. жизни. Эпителиальные клетки ороговевают, слущиваются и образуют «инфантильную смегму». Кроме ороговевшего эпителия большую часть смегмы составляет секрет сальных желез кожи (3). Образовавшаяся инфантильная смегма запаяна в препуциальном пространстве между эпителием головки и кожи крайней плоти, поэтому вероятность инфицирования инфантильной смегмы ничтожно мала. Последняя постепенно мигрирует к вершине головки, то есть осуществляется естественное очищение препуциальной полости и разделение сращений головки полового члена с крайней плотью (8). Этот процесс продолжается с рождения до препубертатного возраста. И в 11-15 лет у 62,9 % -73,7 % мальчиков головка полового члена открыта. (8,9).
Исходя из вышеизложенного становится очевидным, что сращение головки и препуциального мешка до 11-15 лет можно считать нормой, поэтому разделение спаек (сращений) и удаление «инфантильной смегмы» и не имеет прямых медицинских показаний. Оценивая результаты подобных манипуляций (обведения головки) в катамнезе спустя 4-6 месяцев мы наблюдали повторное образование сращений и скопление смегмы у 32% детей. Единственным поводом для разделения синехий может служить воспалительный процесс крайней плоти, обусловленный наличием инфицированной смегмы. Однако, связывать смегмообразование с причинами возникновения баланита неверно, поскольку смегма присутствует у 99% мальчиков, а баланопастит был выявлен лишь у 6 % осмотренных больных.
Было отмечено, что в пубертатном периоде 11-15 лет под воздействием гормональной перестройки, синехии становятся более рыхлыми и процесс их разделения происходит значительно легче, менее болезненно, без возникновения обширных эрозивных поверхностей на головке. Напротив, по данным наших исследований разделение сращений головки с крайней плотью у детей 3-5 лет, очень часто (до 85%) заканчивается рецидивом возникновения синехий с еще более грубым рубцовым процессом, в тех случаях когда родители переставали регулярно открывать головку полового члена. Двоим мальчикам 14 и 15 лет, с грубыми рубцовыми сращениями крайней плоти с головкой после многократных обведений в раннем детском возрасте потребовалась операция по отсечению крайней плоти сросшейся с головкой на протяжении 2-3 см.
Варианты фимоза в детской практике.
Физиологический фимоз — 3096 (87%)
Гипертрофический фимоз
(хоботковая крайняя плоть) — 168 (2,7%)
Рубцовый фимоз (классический)
Все больные с патологией препуциального мешка, которые вошли в данное исследование 3235 (осмотренные в поликлиниках и в стационарах), условно были разделены на четыре группы. Первую, наиболее значительную, группу (3096) 87% составили дети с физиологическим фимозом или нормой, нерастянутой крайней плотью с врожденно зауженным отверстием препуциального мешка без признаков рубцевания кожи. Дети не требовали медикаментозного или оперативного лечения, проводилось щадящее постепенное, растяжение крайней плоти. Мальчики не нуждались в строгом амбулаторном контроле за состоянием препуциального мешка и считались практически здоровыми.
Вторую группу (168) 2,7% составили дети с диагнозом гипертрофический фимоз или хоботковая крайняя плоть. Важно отметить, что большинство (142) мальчиков 82.5% из этой группы были повышенного питания и имели различные степени ожирения. Крайняя плоть у этих детей имела избыточную длину и напоминала хоботок, что объясняется накоплением подкожной жировой клетчатки в лонной области и, как следствие, смещение кожи ствола полового члена в сторону крайней плоти. При попытке выведении головки отчетливо определялся участок кожи крайней плоти в виде плотного кольца (Рис.4 А,Б),
| Рис.4 А. Ребенок 4 лет с гипертрофическим фимозом . |
Избыток крайней плоти напоминающей хоботок. Б. При попытке выведения головки отчетливо определялся участок кожи крайней плоти в виде плотного кольца который очень плохо подвергался растяжению легко травмировался, возникали радиальные трещины кожи, капиллярное кровотечение, поэтому не представлялось возможным визуализировать наружное отверстие уретры. Однако, рубцовых изменений кожи у этой группы больных мы не наблюдали. Дети с гипертрофическим фимозом требовали строгого амбулаторного контроля состояния крайней плоти. Этим больным проводилось консервативное лечение в виде постепенного, щадящего растяжения крайней плоти после теплых гигиенических ванночек с отварами трав. Для достижения лечебного эффекта растяжения удлиненной суженной части препуциального мешка при гипертрофическом фимозе требовалось значительно больше времени, чем в случае физиологического фимоза. В среднем консервативная терапия продолжалась до 3-5 мес. Положительный результат удалось достигнуть у 156 больных (92.2%). Однако у 12 мальчиков потребовалось оперативное лечение. Показания к обрезанию при гипертрофическом фимозе должны быть серьезно ограничены, поскольку обычная операция circumcisio имеет ряд осложняющих моментов. Экономная резекция крайней плоти может приводить к рецидиву фимоза. Значительное иссечение кожи препуциального мешка нередко сопровождается возникновением скрытого полового члена. Вне эрекции половой член исчезает в поверхности тела и прячется в окружающих тканях подкожно жировой клетчатки лонной области и мошонки (Рис.5).
| Рис.5. Ребенок 8 лет после обрезания крайней плоти по поводу гипертрофического фимоза. Вне эрекции половой член скрыт в окружающих тканях подкожно жировой клетчатки лонной области. |
Подобные осложнения лечения гипертрофического фимоза мы наблюдали у 4 больных, оперированных в других лечебных учреждениях. Всем детям со скрытым половым членом выполнена операция выделения члена из окружающих тканей, формирование контура полового члена, фиксация кожи в пеноабдоминальном и членомошоночном углах. Если имеется рубцовый фимоз в сочетании с гипертрофической крайней плотью и оперативное лечение необходимо, операцией выбора может быть экономная резекция крайней плоти с формированием контура полового члена.
Третью группу больных (342) 9,6% составили мальчики с рубцовым фимозом. По анамнестическим данным мы пытались выяснить причины возникновения рубцовых изменений на крайней плоти. Однако, у большинства больных 134 (39,1%) рубцовое сужение препуциального мешка возникло на фоне полного здоровья. Признаки баланопастита незадолго до возникновения рубцевания крайней плоти наблюдали у 122 (35,6%) больных. Травматичное одномоментное выведение головки предшествовало рубцовому фимозу у 76 больных (22,2%).
В зависимости от клинических проявлений всех больных с рубцовым фимозом мы условно разделили на две подгруппы. Первую подгруппу составили мальчики 189 (52,2%) с не осложненным рубцовым фимозом (Рис.6).
| Рис.6 А. Ребенок 5 лет с признаками не осложненного рубцового фимоза. Имеется плотное рубцовое кольцо крайней плоти шире наружного отверстия уретры. Отсутствуют признаки воспаления. |
Б.В. Осложненный рубцовый фимоз. Кожа крайней плоти с признаками воспаления, отверстие крайней плоти точечной формы, резко сужено (мочеиспускание затруднено).
Визуально крайняя плоть была изменена незначительно, отсутствовали признаки воспаления (отек, гиперемия, инфильтрация тканей препуциального мешка), мочеиспускание было не нарушено. Все дети мочились свободно, безболезненно, широкой струей.
При попытке выведения головки, определялось плотное рубцовое кольцо, которое не позволяло осмотреть головку. Диаметр рубцового кольца крайней плоти значительно превышал наружное отверстие уретры, поэтому признаков нарушения мочеиспускания не наблюдалось. Вторую подгруппу составили мальчики с осложненным рубцовым фимозом 153 (44,7%) (Рис.6 Б,В). Крайняя плоть у этих детей была отечна, несколько гиперемирована. Отверстие крайней плоти точечной формы, резко заужено, в плотном рубцовом конгломерате. Мочеиспускание нарушено, тонкой вялой струей, болезненное, со значительным расширением в виде шара препуциального мешка. По сути ребенок первоначально накапливал мочу в препуциальном мешке, а затем через суженное рубцом отверстие крайней плоти, эвакуировал мочу наружу.
Больные с рубцовым фимозом требовали оперативного лечения. При не осложненном фимозе сроки операции могут быть произвольными и хирургическое вмешательство возможно отложить на некоторое время. Осложненный фимоз, сопровождающийся признаками инфравезикальной обструкции требует срочной плановой операции в ближайшее время. В качестве кратковременной предоперационной подготовки возможно рекомендовать обработку наружного отверстия крайней плоти противорубцовыми мазями (контрактубекс).
Гнойно-воспалительные заболевания крайней плоти (КП) были выявлены у 214 мальчиков, что составляет 6% от всех осмотренных больных. Признаки острого баланопастита наблюдались у 96 из них (44,8%). Диагноз грибковое поражение крайней плоти установлен у 118 мальчиков (55,1%). Острый баланопастит и грибковое воспаление имеют схожие клинические проявления, однако, лечение этих заболеваний принципиально отличается. Правильный дифференциальный диагноз позволяет уточнить характер поражения.
В случае острого баланопастита дети жаловались на боли в области головки полового члена, зуд, жжение при мочеиспускании, в редких случаях отмечалась острая задержка мочеиспускания (у 2 больных). Крайняя плоть была отечна, гиперемирована, в 55 случаях (57%) наблюдалось выделение гноя из препуциального мешка. Важно диагностическим признаком у больных с острым баланопаститом было наличие синехий и скопление инфицированной смегмы (причины воспаления). Физиологический фимоз выявлен у 83 мальчиков (86%) с острым воспалением препуциального мешка.
Лечение острого баланопастита претерпело некоторые изменения за последние годы. Принципиально, важным считаем отказ от выведения головки, в этом нет необходимости, а данная процедура на фоне воспаления чрезвычайно травматична и сопровождается грубым рубцеванием препуциального мешка в последующем. Опыт лечения больных с баланопаститом показал, что необязательно и полное циркулярное разделение синехии крайней плоти пуговчатым зондом. Эти процедуры крайне болезненны для ребенка и сопровождаются значительной психической травмой. Хирург обязан дренировать гнойный очаг. Для этого бывает вполне достаточно пальпации крайней плоти либо локальной ревизии крайней плоти в месте наибольшего отека её и гиперемии. После дренирования гноя, целесообразно оканчивать процедуру введением в препуциальный мешок антибактериальных мазей (левомиколь, синтомициновая эмульсия, диоксиколь и др.) В домашних условиях ребенку назначались сидячие ванночки с настоями трав ромашки, череды, чистотела, календулы либо слабого раствора марганцовки КМн04 3-4 раза в сутки на протяжении 6-8 дней. После каждой ванночки было рекомендовано обработать головку полового члена (наружное отверстие крайней плоти) антибактериальной мазью. Купирование воспалительного процесса отмечалось на 3-4 сутки. Показанием к полному циркулярному обведению головки были редкие случаи (2 детей 2%) сохраняющегося воспаления.
Отличительной особенностью грибкового воспаления или так называемого хронического баланита было полное отсутствие синехий, скоплений смегмы в препуциальном мешке. Больных с физиологическим или рубцовым фимозом в этой группе детей не было. Головка легко полностью открывалась. Внутренний листок крайней плоти выглядел гиперемированным, отечным, слизистая тусклая, мятая, отмечались налеты фибрина и неприятный запах. Из анамнеза выяснилось, что большинство детей чрезмерно длительный период применяли марганцовые ванночки и обработку крайней плоти мылом. В посевах на флору с поверхности крайней плоти определялись споры грибов. Лечение грибкового баланита включало противогрибковые препараты (нистатин, дифлюкан) через рот. Местно нистатин, дифлюкан, микосептин – мази. Рекомендовано исключить антибактериальные препараты и антисептические растворы (местно). Сократить число различных ванн и больше осуществлять подсушивающее воздействие на кожу крайней плоти.
Нами предложены следующие рекомендации по гигиеническому уходу за половыми органами мальчика.:
— нет необходимости в ежедневном открывании головки и обработке водой, мылом или дезинфицирующими средствами;
— при отсутствии воспалительных явлений достаточно выполнения гигиенических ванночек с отварами трав (ромашка, череда, чистотел, шалфей, календула) 2 раза в неделю, без выведения головки;
— применение КМnO4, фурациллина, антибактериальных мазей только по показаниям.
Заключение.
Таким образом, на основании выполненной работы были сделаны следующие выводы.
- Синехии крайней плоти — нормальное физиологическое состояние, обусловленное разными стадиями формирования препуциального мешка. Специального лечения не требует. Полное разделение синехий показано в предпубертатном возрасте (11-12лет), ранее этого срока сращение препуциального мешка с головкой считается допустимым.
- Смегма и «инфантильная смегма» — продукт слущевания ороговевающего эпителия, секрета сальных желез препуциального мешка и головки наблюдается у всех детей, самостоятельно мигрирует и эвакуируется. «Инфантильную смегму» трудно считать прямой причиной баланопастита и хирургическая эвакуация ее не обоснована.
- Процедура одномоментного полного выведения головки не имеет медицинских показаний, бессмысленна, очень болезненна, травматична и вредна. Еще более опасны рекомендации родителям проводить одномоментные полные выведения головки самостоятельно, в домашних условиях (парафимоз).
- Методика постепенного щадящего растяжения крайней плоти позволяет достигнуть открывания головки у детей с физиологическим фимозам в сроки 1-2 мес. У детей с гипертрофическим фимозом – в сроки 2-4 мес.
- Физиологический фимоз — врожденное узкое отверстие препуциального мешка в месте перехода наружного листка крайней плоти во внутренний. Кожа крайней плоти не имеет рубцовых изменений, мягкая, хорошо тянется. Понятие физиологический фимоз не имеет возрастных рамок и может встречаться в любом возрасте у новорожденного и у 15 летнего подростка.
- Патология крайней плоти имеет возрастные особенности. Фимоз бывает не только рубцовый, но и физиологический и гипертрофический. Тактика лечения патологии препуциального мешка зависит от выраженности рубцовых изменений на коже крайней плоти.
- Обрезание при гипертрофическом фимозе опасно возникновением рецидива и скрытого полового члена. Рецидив фимоза чаще возникает при попытках сохранения крайней плоти (пластика –до 2,4%)
- Детям с рубцовым фимозом показано оперативное лечение, консервативные мероприятия не эффективны. Методом выбора считается обрезание крайней плоти с обязательным полным иссечением рубцовых тканей.
- Больным с хроническим воспалением крайней плоти в первую очередь необходимо исключать грибковое поражение.
- При лечении острого баланопастита у детей противопоказано выведение головки (травма препуциального мешка), нет необходимости в обведении головки. Вполне достаточно обеспечения дренирования инфицированной смегмы и гигиенических ванночек с введением антибактериальных мазей 3-4 раза в сутки.
Видеоматериал по данной теме можно посмотреть на ссылке www.youtube.com/watch?v=y2JkcJMQkPI /
www.drrudin.ru
Отсутствие крайней плоти
Сопутствующие аномалии отсутствию крайней плоти: крипторхизм (односторонний, двусторонний), водянка яичка, удвоение мочеиспускательного канала.
В классификацию не вошел особый вид аномалии, при которой наружное отверстие мочеиспускательного канала находится на своем обычном месте, однако половой член искривлен и иногда сращен с кожей мошонки — «гипоспадия без гипоспадии».
Чем тяжелее форма гипоспадии, тем она реже встречается. По нашим наблюдениям (630 детей), разные виды гипоспадии наблюдались с такой частотой: гипоспадия головки — 45 %,
стволовой части полового члена — 25 %, мошоночная — 16%, промежностная — 12% и «гипоспадия без гипоспадии» — 2 % случаев.
Гипоспадия у девочек клинически выражается в том, что наружное отверстие мочеиспускательного канала находится ниже, чем обычно, — в преддверии влагалища или самом влагалище. Обычно это никаких неудобств больным не доставляет, и родители даже не подозревают о наличии такой аномалии у ребенка. Однако следует отметить, что эта патология заслуживает большого внимания, так как дистопированный мочеиспускательный канал легко инфицируется флорой влагалища, вызывая затяжные и упорные воспалительные процессы в нижних отделах мочевых путей. Несмотря на это, вопрос о гипоспадии у девочек изучен совершенно недостаточно.
У мальчиков различают следующие виды эписпадии: эписпадия головки (epispadiaglandis), тела полового члена (epispadiapenilis) и полную эписпадию (epispadiatotalis), при которой половой член на всем протяжении расщеплен и имеет вид желоба. Последняя форма эписпадии граничит с экстрофией мочевого пузыря и, как правило, сопровождается недержанием мочи, так как расщеплена и задняя часть мочеиспускательного канала, включая сфинктер.
Эписпадия, хотя и редко, бывает и у девочек (соотношение между мальчиками и девочками составляет 5:1). У девочек различают эписпадию клитора (epispadiaclitoridis), подсимфизиальную, или срединную (epispadia subsymphisaris, intermedia), позадисимфизиальную, или тотальную (epispadia retrosymphisaris, totalis).
Определение пола ребенка
При резко выраженной гипоспадии наружные половые органы мальчика при внешнем осмотре напоминают таковые у девочек, что нередко является причиной неправильного определения пола новорожденного. Такие ошибки в определении пола вызваны недостаточным опытом персонала родильных домов. Положение усугубляется в тех случаях, когда в раннем детстве пол был определен неправильно и воспитание ребенка шло по противоположному его истинному полу пути; в результате уже сложившийся уклад жизни, место субъекта в семье и обществе нередко служат причиной отказа от изменения пола. Такие случаи бывают, и они являются трагедией для человека.
Поэтому в подобных ситуациях перед врачом стоит весьма трудная задача: определить пол ребенка и добиться максимально возможной хирургической коррекции половых органов, помочь больному в социальной коррекции пола. Лучше всего провести определение истинного пола сразу после рождения, тогда отпадает необходимость в социальной коррекции.
Для определения пола применяют исследование полового хроматина, чаще всего в эпителиальных клетках. С этой целью берут соскоб слизистой оболочки нижней губы и переносят на предметное стекло. После 24-часовой фиксации в смеси эфира со спиртом препарат окрашивают по способу Фельгена или Папаниколау. В клетках субъектов мужского пола половой хроматин рассеян по всему ядру в виде мелких зерен; кроме того, в некоторых клетках имеются отдельные глыбки хроматина размером 1—2 мкм.
В женских клетках такие глыбки встречаются в 70—80 %, в мужских — только в 5—10 % случаев. Исследование 100 клеток позволяет оценить половую принадлежность ребенка. Такое же исследование можно провести на клетках кожи и сегментоядерных лейкоцитах. При этом в женских лейкоцитах хроматин имеет вид палочек, а в мужских лейкоцитах таких палочек нет.
Иногда для определения пола ребенка и особенно установления наличия или отсутствия внутренних половых органов приходится делать лапаротомию. В некоторых случаях (при подозрении на наличие смешанной железы — ovotestis) необходима и биопсия яичников.
Возможность истинного гермафродитизма одно время совершенно отрицали, но в настоящее время описано много подобных наблюдений. Именно эти случаи и представляют трудность для диагностики.
Лечение
Незначительные анатомические дефекты развития мочеиспускательного канала, при отсутствии нарушения акта мочеиспускания и искривления полового члена, в лечении не нуждаются.
При небольшой дистопии наружного отверстия мочеиспускательного канала и его сужении показано насильственное расширение отверстия — меатотомия. При других формах гипоспадии (мошоночной и промежностной) требуются более или менее сложные, иногда многоэтапные вмешательства.
Несмотря на то, что не все специалисты придерживаются единого мнения в отношении оптимальных сроков терапии гипоспадии, все же желательно, чтобы все этапы лечения были закончены к 7-8 годам, а еще лучше — до поступления ребенка в школу. При этом, если операция двухэтапная, то первый этап — коррекцию полового члена можно проводить в возрасте 2-3 лет, а восстановление мочеиспускательного канала — в 5-6 лет. Индивидуальные отклонения, разумеется, возможны и особенно касаются выбора сроков для проведения второго этапа хирургического лечения, так как для создания полноценного мочеиспускательного канала необходимо определенное развитие полового члена, наличие кожи для пластики уретры и различные другие факторы.
В тех случаях, когда нет значительного искривления полового члена, а также, когда его развитие закончено, целесообразно оба этапа операции произвести одномоментно.
Нужно учитывать и то, что создание мочеиспускательного канала не всегда происходит гладко, так как бывает частичное или полное расхождение швов. При этом возникает необходимость в повторной пластике, которая возможна только через несколько месяцев после первой попытки. Это удлиняет сроки окончания лечения.
Оперативное лечение гипоспадии тонкое и хлопотливое дело. Большое значение для исхода операции имеют опыт хирурга, правильное определение запаса пригодной для пластики кожи, хорошо подобранный инструментарий и особенно шовный материал (лучше всего тончайшая капроновая нить).
Иногда для хорошего заживления операционной раны применяют отведение мочи путем наложения надлобкового свища мочевого пузыря или промежностного свища мочеиспускательного канала. Следует, однако, учесть, что ни тот ни другой способ не предотвращает проникновения небольшого количества мочи во вновь созданный мочеиспускательный канал.
Чтобы избежать этого, многие хирурги используют постоянное удаление мочи катетером.
У подростков первичному заживлению раны препятствует эрекция полового члена. Для предупреждения эрекции или, во всяком случае, для уменьшения ее следует исключить из диеты острые продукты и ограничить количество углеводов, принять меры, необходимые для ежедневной дефекации, назначать седативные средства (седуксен, пипольфен и др.).
medservices.info
